- Introducción:
Xosé Manuel Meijome es enfermero en Ponferrada, allí trabaja en el servicio de quirófano donde ostentó el puesto de supervisor durante casi cuatro años hasta Octubre de 2012(1).
En esta conferencia nos explica de forma clara, sencilla y tremendamente diáfana los diferentes hitos por los que se debe pasar para implantar un listado de verificación quirúrgico (LVQ) o conocido por su acepción anglosajona: Check List. Si se quiere lograr el éxito,
en el marco de una cultura de seguridad de pacientes, estos serán los pasos a dar.
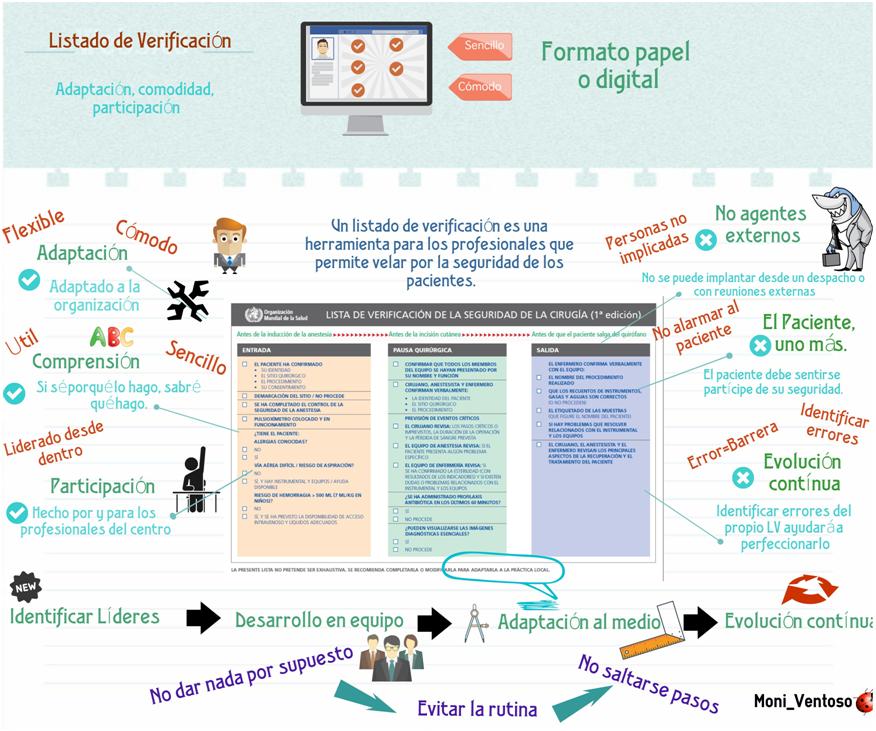
- ¿Qué es un listado de verificación?
Los LVQ existen desde hace más tiempo del que podríamos pensar, sus orígenes, nos cuenta Meijome, llegan a los tiempos de la segunda guerra mundial cuando, tras un accidente por no liberar una de las pruebas de las aletas de un bombardero, se plantean de qué forma se puede realizar un trabajo sistematizado, que por su complejidad llega a superar la capacidad de los operarios que lo realizan.
En la actualidad la seguridad aérea implementa esta filosofía en la búsqueda continua de las causas que provocan los incidentes para obtener un procedimiento adecuado que evite el error y así aumentar la seguridad. Las listas de verificación son herramientas que nunca persiguen el castigo del infractor, sino el análisis de las causas que han favorecido el error para así evitarlo en el futuro.
- ¿Quién debe utilizar un listado de verificación (LV)?
Los LV no son propios exclusivamente del ámbito aéreo o quirúrgico, sino que se emplean en multitud de ámbitos que requieran tareas complejas, donde existan varios profesionales implicados y donde exista una gran diversidad de elementos. Una lista de verificación no es por tanto una mera «lista de la compra».
Los profesionales de enfermería, por nuestra formación, que inculca el repaso mental antes de iniciar una técnica, de todos los materiales necesarios para la misma, tendemos a pensar, que por verificar que tenemos todo lo necesario, estamos haciendo una lista de verificación y no es así, las listas de verificación son una ayuda que trata de suplir las posibles faltas de memoria y lo que pretende, ya que se emplea cuando confluyen diferentes profesionales: es ayudar a la comunicación de dichos profesionales.
Incluye toda la información de lo que se va a hacer al paciente en un momento determinado, incluyendo comprobaciones de material, procedimientos y de información dada o recibida del paciente por todos los miembros implicados en el procedimiento quirúrgico y entra dentro del segundo reto de la OMS para la seguridad de pacientes(2).
- ¿En qué consiste?
Uno de los errores que apunta Meijome a la hora de implantar un listado de verificación, es la percepción que el personal tiene de que el LV no es más que un requisito administrativo, y que resta tiempo de la práctica asistencial que en ese momento se precisa, sin embargo nos recuerda que debemos entender el LV como un arma que nos sirve para comunicarnos dentro del equipo de trabajo en beneficio del paciente y de nuestra práctica profesional.
Consiste en una serie de preguntas o requerimientos que están a la vista de todos, bien en formato papel, bien en formato digital, y que contestadas en común, son respondidas en el documento de que se disponga, de este modo también podemos velar por la calidad de la seguridad, y además sirve (el hecho de dejarlo por escrito) para, en caso de interrupción, se pueda retomar el listado posteriormente a sabiendas de las partes que ya están verificadas.

Dentro de la cultura de la seguridad una de las mayores trabas las ponemos los propios profesionales, en muchas ocasiones se ha debatido sobre este tema, y es que es muy importante que el profesional asuma que puede cometer errores, sin esta premisa, es difícil que sea capaz de implementar una conducta orientada a evitar dichos errores, y por lo que en muchos contextos es complicado que vean el LVQ como algo más que un puro trámite administrativo(3).
- ¿Para qué sirve un LV?
Sirve para detectar errores latentes. Aquellos que se puedan colar entre las barreras de seguridad que estén dispuestas en la organización, por eso se dice que un LV por sí solo no sirve, es una herramienta integrada en un sistema de seguridad que aporta el centro sanitario (en este caso). Es una potente herramienta para prevenir errores, detectarlos y a través suyo, estudiar sus causas y así poder aprender de ellos, nunca para utilizarlo como elemento punitivo al causante del error. El LV no asegura al 100% que evite los errores pero sí sirve para conocer dónde se comenten estos, y de este modo poder instaurar barreras útiles en esos lugares.
Existen determinados errores que el LVQ nos permite identificar y evitar, Meijome nos hace un recorrido sobre los que considera más importantes:
La infra especificación cognitiva, que no es más que el hecho de dar por supuesta cierta transmisión de información que en realidad no ha ocurrido.
Por ejemplo, asumir que el anestesista conoce las alergias del paciente porque las haya leído en la historia clínica, o que la enfermera instrumentista ha comprobado la caducidad de la esterilidad de las cajas de instrumental por el hecho de que es ella quien las coge del almacén.
En los quirófanos se intenta que anestesistas, cirujanos y enfermeras compartan en común los diferentes problemas o puntos críticos donde se pueden cometer errores, como es la lateralidad, la disposición correcta de materiales y su esterilidad, la disponibilidad de implantes etc. y que por tanto nos permitan anticiparnos en caso de que alguno de estos pasos no esté correcto evitando un daño al paciente.

Casos como el del hospital de Verín(4)
podrían evitarse con una correcta cultura de seguridad, ya que ningún paciente debería ser anestesiado sin la previa comprobación de que todo el personal y material implicado en la intervención está correctamente verificado.
Otro error muy habitual es el llamado Funcionamiento en automodo, es el error causado por la rutina, la repetición de las mismas acciones durante el día.
Si alguien repite las mismas acciones durante varias veces a lo largo de un turno de trabajo, las últimas tendrán más posibilidades de verse afectadas por errores por omisión o mala ejecución.
- ¿Cómo implantar un listado de Verificación en un equipo de trabajo?
Verdaderamente esta es la parte más importante acerca de los listados de verificación, conocer para qué se emplean y los beneficios que nos pueden aportar es muy importante, pero sin una correcta planificación de su implantación todo ello puede quedarse en el tintero por el rechazo de quienes deben adoptar esta medida.
Identificación de los actores
Primero debemos identificar cuáles son los elementos críticos para su implantación, ya que si es una herramienta que pretende fomentar la comunicación, es importante identificar, para hacerlos partícipes, a los líderes de los equipos de trabajo, entendiendo por líderes aquellos que ejercen el liderazgo informal, no de los responsables organizacionales.
Estas personas, los líderes informales, deben comprender para luego saber comunicar, qué estamos buscando con la verificación, es decir buscamos establecer barreras que nos permitan no cometer errores, identificarlos para aprender de ellos y no cometerlos en el futuro y dar mayor calidad y seguridad al paciente y profesional.
Finalidad
Debe quedar muy claro que un LV no es una herramienta para penalizar al que comete un error o para señalarlo, sino para mantener activas las barreras que eviten que se cometa de nuevo por él o por otro integrante del equipo.
Adaptación al centro donde se va a implantar y a los equipos que lo van a llevar a cabo.
Un error muy común es pretender que un LV genérico como el que propone la OMS se adapte de igual modo para un macro hospital, que para un centro de menores dimensiones y con menor rotación de personal.
Conocer la organización donde se pretende iniciar esta herramienta de seguridad es básico, para poder ajustar los mismos niveles de seguridad, pero a unas condiciones diferentes, a fin de que sea cómodo y útil para quienes deben manejarlo.
No podemos, por ejemplo en un hospital de plantilla reducida, pretender que antes de cada intervención se presenten todos los participantes por nombre y puesto, pero sí, adaptar la LV con un apartado que exprese que en caso de encontrarse algún miembro no habitual del centro, éste deberá presentarse con nombre y profesión.
¿Quién mejor que los profesionales para adaptarlo?
Ellos son los que saben identificar dónde pueden cometerse los errores, saben cómo subsanarlos en la mayoría de los casos y saben cómo prevenirlos, así que con una participación activa de los profesionales, les involucraremos y haremos partícipes de su diseño, asegurando que así se sumerjan en la propia cultura de seguridad que pretendemos llevar a cabo.
Un listado de verificación realizado con una persona que no es parte del equipo de trabajo, es muy difícil que se implante con éxito.
Entre los elementos técnicos no debemos olvidar que el formato debe ser lo más agradable y cómodo para el usuario, el profesional no debe sentir que pierde el tiempo, o que es un impedimento para realizar su labor asistencial por el hecho de ponerse a marcar casillas.
Hacer partícipe al paciente
Una de las tendencias en seguridad de pacientes, es la implicación del propio paciente, estos listados suelen ser demasiado técnicos y tienden a preguntar cuestiones que se encuentran reflejadas en la historia clínica, es por ello que debemos amoldar las preguntas de tal modo que el paciente, al contestarlas no sienta en realidad una amenaza (como pensar que los profesionales no se han leído la historia clínica) sino que estamos realizando una labor de revisión y de seguridad para él, debemos incorporarlo por tanto al propio listado, hacerlo partícipe.
Los enfermeros solemos ser un poco reacios(5), porque creemos que alarmamos más al paciente que lo tranquilizamos, la clave está en explicar al paciente que se le van a hacer una serie de preguntas para asegurar que todo está correcto y para verificar que está al corriente de lo que se le va a hacer esto ayudará a que pierda el recelo que le pueda causar que a pocos minutos de su intervención se le pregunten lo que para él son obviedades.
Comodidad y orden
El listado debe tener una estructura que siga la lógica de procesos, en una línea temporal que se corresponda con la dinámica normal de trabajo y en la misma dirección.
Cuando se elabora un listado de verificación, debemos diseñarlo con un orden lógico, diáfano y limpio de manejar, que no moleste, no debe restar tiempo, no más allá de dos minutos, siempre que el profesional esté entrenado en su manejo.
Meijome nos recuerda que en entornos muy complejos se suele emplear un lenguaje muy reglado, por lo que en el LVQ el lenguaje debe ser claro y conciso, sobre todo muy comprensible. Cuantos más profesionales se ven involucrados, más claro y conciso debe ser para evitar malas interpretaciones, dobles sentidos etc.
¿Cómo lograr que un LVQ funcione?
El ponente nos cuenta que no conoce fórmulas secretas, en algunos sitios, el hecho de que en el pasado hubiese sucedido un hecho relevante relacionado con la seguridad, hace que muchos profesionales, lo asuman como una herramienta importante para prevenir que vuelva a suceder.
Otra forma es la de involucrar activamente a los líderes en su implantación, para poder resolver las dudas en el momento ya que hacerlo en las reuniones con posterioridad pierde un tiempo precioso, y credibilidad para el mismo.
Es importante difundir los elementos de la seguridad de pacientes y sus herramientas. Una vez que se conoce su utilidad y lo que puede llegar a prevenir, son más fácilmente asumibles.
Conclusión
Los listados de verificación deben verse como armas contra el error y no como trabas del trabajo diario, la concienciación pasa por involucrar a los profesionales que luego lo van a emplear y a los pacientes que se verán beneficiados con la seguridad que reporta. Una buena política de implantación, alejada de despachos desconectados del trabajo de base, propiciará que pacientes y profesionales adapten un LV propio, útil, cómodo y eficaz en la prevención de errores.

Mónica López Ventoso
Máster en Gestión de servicios de Enfermería; UNED 2015
07/09/2015
Bibliografía
1. LinkedIn. No Title [Internet]. Xoxé Manuel Meijome. 2015. Recuperado a partir de: https://www.linkedin.com/pub/xose-manuel-meijome/26/a10/187
2. Reto S, Por M, Seguridad L a, Paciente DEL. La cirugía segura salva vidas. Internet [Internet]. 2008; Recuperado a partir de: http://www.who.int/es/
3. Quironautas. El check list en el área quirúrgica [Internet]. blog. 2013. Recuperado a partir de: https://quironautas.com/2013/06/15/el-check-list-en-el-area-quirurgica/
4. Pardo M. Un hospital de Ourense cancela una operación con el paciente ya anestesiado por falta de material [Internet]. eldiario.es. 2015. Recuperado a partir de: http://www.eldiario.es/galicia/Sergas-operacion-paciente-anestesiado-material_0_423808243.html
5. Ventoso ML. Quironautas: El check list o manual de procedimiento para «chiflar a un paciente» [Internet]. Internet Blog. 2011 [citado 12 de marzo de 2015]. Recuperado a partir de: http://quironautas.blogspot.com.es/2011/06/el-check-list-o-manual-de-procedimiento.html
Hola Mónica, no podía menos que pasar para agradecerte el supercurrazo que te has marcado escribiendo la entrada… he de confesar que cuando realicé la grabación llevaba un guión con algunos de esos palabros técnicos que creo que son correctos para la docencia pero «espantan» al profesional clínico.
Lo que más me gustaría es que esta difusión sirviera para que la herramienta sea de utilidad a los equipos que opten por su abordaje.
Un fuerte abrazo y gracias nuevamente.
Me gustaLe gusta a 1 persona
Se me ha pasado comentar que me hace «gracia» que el ejemplo con el que ilustras un fallo evitable gracias a un LVSQ sea de mi anterior hospital… justo donde me inicié como enfermera en quirófano…
La cuestión es el LVSQ para evitar un hecho así tendria que tener las preguntas relacionadas con los equipos y materiales necesarios en la fase I ANTES de la anestesia… ¿no? sin embargo el modelo de la OMS y los que conozco (inclusive el del H. Bierzo) las tiene en la fase II…
Por otra parte para tratar de abrir debate; cómo crees que influye en la tendencia a NO compartir errores el hecho de que cuando los demás muestran los suyos se piense «eso no me pasa a mí»?.
Me gustaLe gusta a 1 persona
Soy consciente de que en el LVQ de la OMS la verificación del material se incluye en la fase II, como también soy consciente (y he discutido mucho) que el recuento final de compresas e instrumental se hace en la fase III, antes de que el paciente salga del quirófano. Ésta última cuestión me valió grandes discusiones con la responsable de calidad de mi centro (no es sanitaria) cuando intentaba hacerle entender, que si bien se puede hacer un último recuento final antes de que el paciente salga del quirófano, el error verdaderamente cuando se puede evitar, es si esa comprobación se hace (como se viene haciendo en todos los quirófanos del mundo) antes del primer cierre por planos.
¿Qué ocurre? que dependiendo de la visión que de un quirófano se tenga o de lo encorsetado de las normas, como MUY BIEN expones en tu charla, si no se hace partícipe a los profesionales de base, y yo añadiría, si no se ESCUCHA a los profesionales de base, se acaban cometiendo errores de bulto como el que estoy comentando.
Antes de entrar un paciente a quirófano debe tenerse asegurado: Que el personal está disponible, que el material está disponible (el que se supone para la cirugía y el que se supone si todo se tuerce), los implantes que pudieran llegar a emplearse (TODOS, no solo el tamaño medido) la disponibilidad de sangre en caso de necesidad de transfundir, etc. en definitiva, todo aquello que se pueda comprobar previamente y que suponga una necesidad conocida o no durante la cirugía.
Sin embargo, la propia OMS pone el impedimento, y la solución al problema en el mismo lote, si bien parece rígida por un lado, por otro lo dice bien claro (aunque no todos quieran entenderlo en su afán de cumplir «las normas») los Listados de Verificación deben ADAPTARSE a las organizaciones en las que van a ser empleados, y es que el fin último de estos LVQ es EVITAR errores en beneficio de la seguridad de los pacientes ( y yo añadiría, de los propios profesionales)
Si ESCUCHAMOS mas a los profesionales implicados en el cumplimiento de los LV obtendremos Listados mucho más completos y eficaces.
En cuanto a la cultura de NO compartir errores, Salva, aún tenemos mucho que evolucionar como sociedad, me atrevería a decir. No nos gusta asumir que podemos confundirnos, cuanto más admitir que hemos cometido un error, hasta que no comprendamos que nuestros errores pueden ser la prevención de otros y de nosotros mismos en el futuro no aprenderemos nunca, y es que ya lo dice el dicho, el hombre es el único animal que tropieza dos veces sobre la misma piedra.
Besos mil.-
Me gustaLe gusta a 1 persona